Oferta Protéica no Paciente Crítico: Quantidade de Qualidade
A oferta de 1,2g/kg/dia de proteína em pacientes graves, demonstrou:12
- a- Maior espessura do músculo do antebraço
- b- Aumento da força
- c- Menos fadiga
Afinal, qual a oferta protéica ótima na UTI?
O músculo esquelético corresponde a 80% da massa celular corpórea de um adulto jovem e saudável. A lesão tecidual grave precipita uma tempestade de citocinas e hormônios contrarregulatórios que aumentam drasticamente o catabolismo muscular. Consequentemente, são liberados os aminoácidos na corrente sanguínea que atuarão na regulação das respostas inflamatórias e imunes.1 O catabolismo muscular, por sua vez, leva a uma rápida e grave atrofia da musculatura esquelética.1
A perda de massa muscular foi recentemente quantificada, por meio da medida do músculo reto femural por ultrassonografia, e varia de 15 a 25% nos primeiros 10 dias de internação na UTI.2 A miopatia da doença crítica acomete entre 25 e 100% dos pacientes críticos e está relacionada não só com aumento da morbimortalidade, mas também com perda funcional em longo prazo. Esse feito foi demonstrado em pacientes que tiveram Síndrome do Desconforto Respiratório Agudo (SDRA), 5 anos após a internação na UTI.3-5 Essas considerações corroboram as recomendações atuais de uma alta oferta proteica para o doente grave. A demanda por aminoácidos está aumentada numa fase inicial, em virtude do hipermetabolismo e da necessidade de proteínas de fase aguda e células imunes.
Em uma fase mais tardia, o aporte proteico justifica-se na tentativa de vencer a resistência anabólica e minimizar a perda de massa muscular. Enquanto a ingestão de proteínas recomendada para pessoas saudáveis gira em torno de 0,8 a 1,0 g/kg/dia, a recomendação proteica para o doente grave não obeso vai de 1,2 a 2,0/kg/dia.6 Dados clínicos preliminares apontam que ofertar até 2,5/kg/dia é seguro nesta população7, porém são necessários estudos de alta qualidade para avaliar qual seria realmente a oferta ideal.
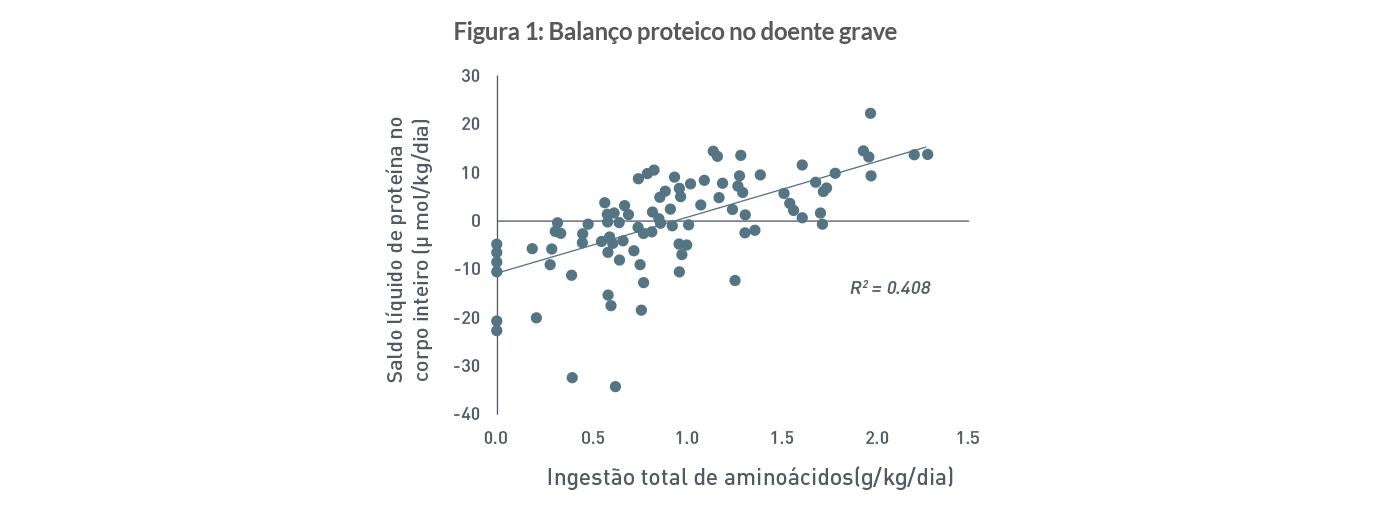
A grande dúvida que fica é se todo o nitrogênio ingerido é realmente incorporado no organismo dos pacientes. Um estudo recente mostrou que os doentes graves são capazes sim, de utilizar maiores quantidades de aminoácidos e melhorar o seu balanço nitrogenado. Em uma análise de cinética de proteína com aminoácidos marcados, é possível observar que quanto maior a oferta proteica, mais positivo foi o balanço proteico (figura 1).8
A quantidade de proteína faz diferença?
Existem poucos estudos que compararam diferentes ofertas proteicas e o desfecho clínico de doentes graves. Um deles avaliou prospectivamente 113 pacientes internados em UTI e observou uma correlação entre a oferta proteica e a mortalidade, sendo que pacientes que receberam uma oferta proteica por volta de 1,5/kg/dia sobreviveram mais (p=0,011).9 Outro estudo prospectivo observacional com 886 pacientes em ventilação mecânica, que tinha como objetivo atingir a meta energética guiada por calorimetria indireta e a proteica fixada em no mínimo 1,2 g/kg, mostrou que atingir tais metas se associou com diminuição da mortalidade em 28 dias de até 50%.10
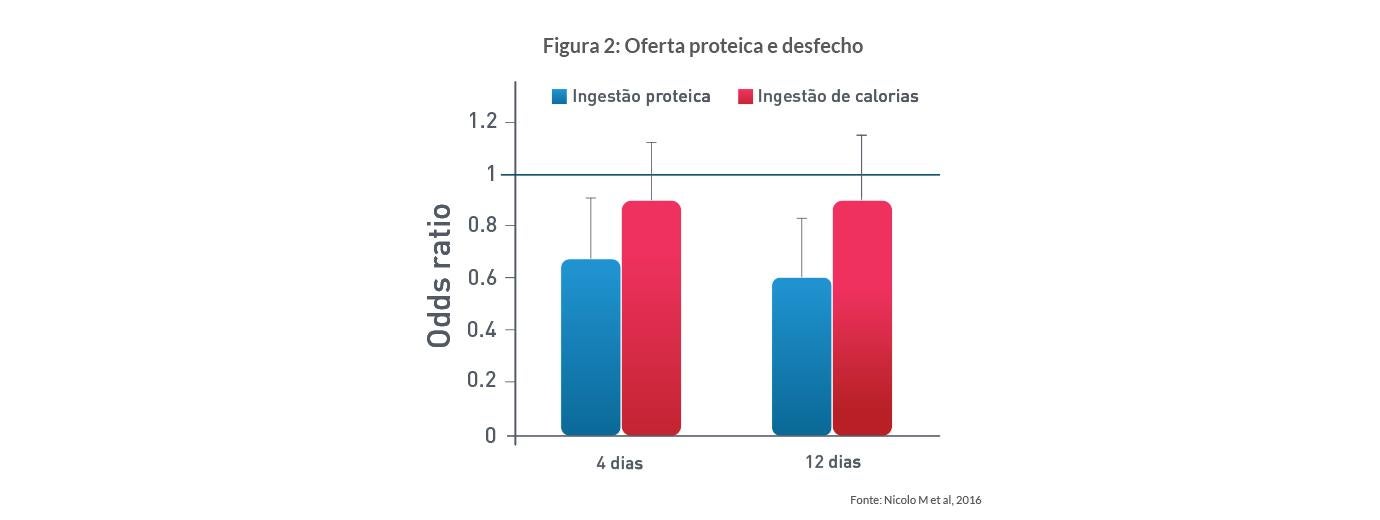
Um estudo multicêntrico observacional com pacientes críticos que permaneceram internados ≥4 dias (n = 2828) ou ≥12 dias (n = 1584) destacou que a obtenção de ≥ 80% da meta proteica foi associada com redução da mortalidade tanto em pacientes com tempo de internação na UTI mais ou menos prolongado (figura 2). 11
Estudos avaliando o impacto da ingestão proteica na capacidade funcional e qualidade de vida após a internação na UTI são ainda mais escassos. Um estudo recém-publicado avaliou duas diferentes estratégias de oferta proteica (0,8 g/kg ou 1,2 g/kg de peso corporal/d) em 119 pacientes graves e observou um aumento da força, avaliada pela dinamometria no sétimo dia de internação (p=0,025), menos fadiga (p=0,045) e maior espessura do músculo do antebraço à ultrassonografia (p <0,0001), naqueles pacientes que receberam mais proteína.12
Infelizmente, apesar desses resultados positivos, não existe na literatura nenhum estudo randomizado, controlado e multicêntrico, que incluiu um número suficientemente grande de pacientes para responder definitivamente sobre a dose ideal, em cada fase da doença crítica, nos diferentes tipos de estudos e na ampla variedade de pacientes que são admitidos nas UTIs.
Atingir a meta: Um desafio
Não obstante o racional fisiológico e as evidências de que uma oferta proteica adequada pode se associar a melhores resultados, existe uma grande dificuldade em atingir a meta proteica na maioria dos pacientes. O custo deste desequilíbrio entre a oferta e o consumo proteico é um balanço de nitrogênio fortemente negativo e uma importante perda de massa muscular.7 Recentemente, um estudo com 71 pacientes críticos, que avaliou a oferta energética e proteica nos primeiros 7 dias na UTI, observou que a meta proteica foi mais raramente atingida do que a energética (figura 3), sendo que 51% dos pacientes não atingiram a meta proteica objetivada, que foi de 1,3 a 1,5g/ kg/dia. Além disso, apenas 59% dos pacientes que atingiram a meta energética atingiram também a meta proteica.13
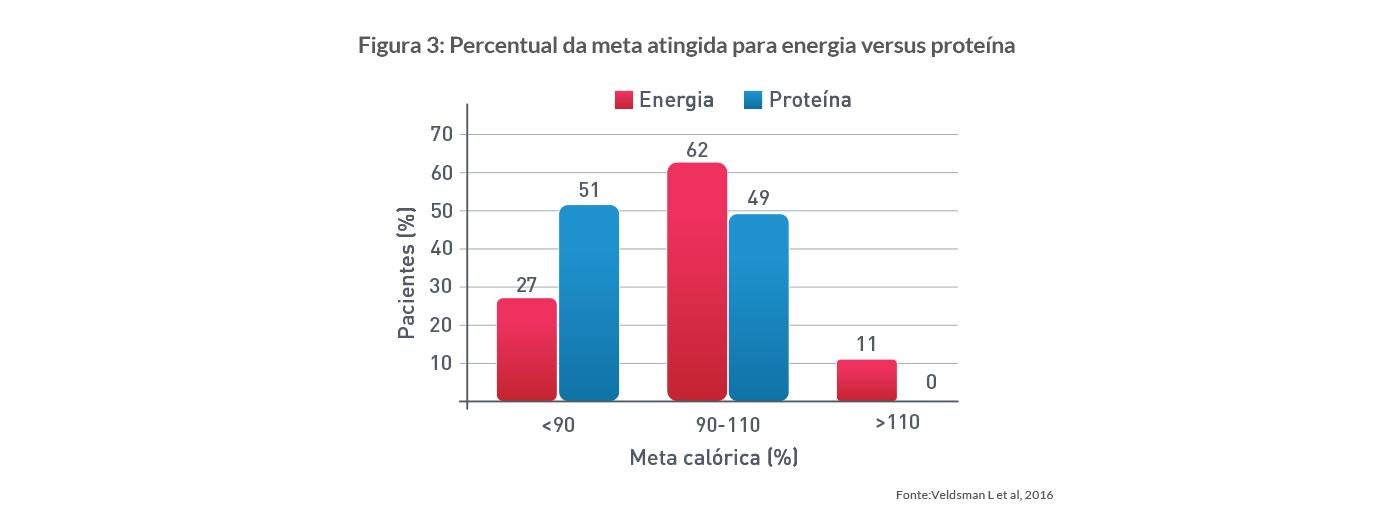
Outro estudo recente demonstrou que quando a meta proteica não foi atingida, em pacientes que receberam em média 64% do prescrito, isto ocasionou um déficit proteico médio de 298g (152-523g). Aqueles que tiveram déficit cumulativo superior a 300g apresentaram um risco quase 2 vezes maior de internação prolongada na UTI e no hospital, maior tempo de ventilação mecânica e 1,5 vezes mais probabilidade de complicações.14
E o tipo de proteína? O que dar?
A qualidade da proteína ofertada para o doente crítico pode ser tão importante quanto a quantidade. Estudos em âmbito ambulatorial sugerem que o uso de proteína do soro de leite ocasiona uma digestão e absorção mais rápidas, com maior retenção proteica, o que leva a uma maior disponibilidade de aminoácidos no plasma durante o período pós-prandial, estimulando de forma mais eficiente a síntese proteica muscular, quando comparado com a ingestão de outras fontes proteicas, como a caseína.15 Além disso, a proteína do soro do leite (whey protein) apresenta maior quantidade de leucina, considerada o principal sinalizador nutricional para síntese proteica.16
Quando comparado com a proteína da soja, o hidrolisado de soro de leite também ocasionou um aumento maior na concentração plasmática de aminoácidos essenciais e aminoácidos de cadeia ramificada (especialmente de leucina) (p <0,05). Tanto no repouso quanto após o exercício, a síntese proteica muscular foi maior naqueles que consumiram proteína do soro do leite (p=0,067). Estas diferenças podem estar relacionadas com a rapidez da digestão da proteína do soro do leite, bem como com seu maior teor de leucina.17 Concluindo, a proteína do soro do leite parece ser mais rapidamente absorvida, é mais eficaz em estimular a síntese proteica muscular, e proporciona um maior ganho de massa muscular18,19, podendo beneficiar mesmo pacientes idosos, que sabidamente possuem resistência anabólica.18
Uma revisão a respeito do uso de dietas à base de proteína do soro do leite hidrolisada concluiu que o grande benefício delas está justamente na capacidade de melhorar a tolerância dos pacientes com disfunção do trato gastrintestinal, sugerindo o seu uso em pacientes com dificuldade de digestão e absorção de nutrientes.20 Além disso, um estudo piloto, recém-publicado, comparou o uso de fórmula polimérica versus oligomérica em 49 pacientes críticos e observou uma redução no número de sintomas gastrintestinais nos pacientes que utilizaram fórmula oligomérica.21
Conclusão em 10 mensagens
- 1. Durante a doença crítica existe um hipermetabolismo com aumento da demanda por aminoácidos.
- 1. A resposta inflamatória determina um catabolismo proteico na musculatura esquelética.
- 3. Quanto mais negativo o balanço nitrogenado, maior a perda de massa muscular.
- 4. A perda de massa muscular é inevitável e impacta a capacidade funcional dos pacientes após a alta.
- 5. A necessidade proteica para pacientes críticos é alta, de 1,2 a 2,0g/kg/dia.
- 6. Uma oferta proteica próximo às recomendações parece estar associada e melhores desfechos.
- 7. O déficit proteico ainda é uma realidade na UTI.
- 8. Devemos otimizar a oferta proteica em pacientes críticos.
- 9. A qualidade da proteína pode relacionar-se com melhor tolerância do trato gastrintestinal e maior estímulo à síntese proteica muscular. Além disso, a forma como ela se apresenta, hidrolisada ou não, pode ter benefícios em pacientes com disfunção do TGI.
- 10. O ganho de capacidade funcional deve ser o nosso principal objetivo em pacientes críticos que sobrevivem à fase aguda da doença crítica.
Referências bibliográficas
1. Hoffer L J. Protein requirement in critical illness. Appl. Physiol. Nutr. Metab., 2016, 41:573–576.
2. Puthucheary ZA, Rawal J, McPhail M, et al. Acute skeletal muscle wasting in critical illness. JAMA. 2013;310:1591-1600.
3. Puthucheary ZA, Phadke R, Rawal J, et al. Qualitative ultrasound in acute critical illness muscle wasting. Crit Care Med. 2015;43:1603-1611.
4. Puthucheary Z, Montgomery H, Moxham J, Harridge S, Hart N. Structure to function: muscle failure in critically ill patients. J Physiol. 2010;588:4641-4648.
5. Herridge MS, Tansey CM, Matté A, et al; Canadian Critical Care Trials Group. Functional disability 5 years after acute respiratory distress syndrome. N Engl J Med. 2011;364:1293-1304.
6. McClave SA, Taylor BE, Martindale RG, Warren MM, eta al. Guidelines for the Provision and Assessment of Nutrition Support Therapyin the Adult Critically Ill Patient. JPEN J Parenter Enteral Nutr. 2016;40:159-211.
7. Hoffer LJ, Bistrian BR. Appropriate protein provision in critical illness: a systematic and narrative review. Am. J. Clin. Nutr.96: 591– 600.
8. Liebau F, Norberg A, Rooyackers O. Does feeding induce maximal stimulation of protein balance? Curr Opin Clin Nutr Metab Care 2016, 19:120–124.
9. Allingstrup MJ, Esmailzadeh N, Wilkens Knudsen A, et al. Provision of protein and energy in relation to measured requirements in intensive care patients. Clin Nutr. 2012;31:462-8.
10. Weijs PJ, Stapel SN, Groot SDW, et al. Optimal Protein and Energy Nutrition Decreases Mortality in Mechanically Ventilated, Critically Ill Patients: A Prospective Observational Cohort Study. Journal of Parenteral and Enteral Nutrition 2012;36: 60-68.
11. Nicolo M, Heyland DK, Chittams J, et al. Clinical Outcomes Related to Protein Delivery in a Critically Ill Population: A Multicenter, Multinational Observation Study. JPEN J Parenter Enteral Nutr. 2016;40:45-51.
12. Ferrie S, Allman-Farinelli M, Daley M, Smith K. Protein requirements in the critically ill: a randomised controlled trial using parenteral nutrition. JPEN J Parenter Enteral Nutr. 2016;40:795-805.
13. Veldsman L, et al. The dilemma of protein delivery in the intensive care unit, Nutrition (2016), in press.
14. Chapple L-aS, et al. Energy and protein deficits throughout hospitalization in patients admitted with a traumatic brain injury, Clinical Nutrition 2016.
15. Dangin M, Guillet C, Garcia-Rodenas C, et al. The rate of protein digestion affects protein gain differently during aging in humans. J Physiol 2003;549:635–44.
16. Katsanos CS, Kobayashi H, Sheffield-Moore M, et al. A high proportion of leucine is required for optimal stimulation of the rate of muscle protein synthesis by essential amino acids in the elderly. Am J Physiol Endocrinol Metab 2006;291:E381–7.
17. Pennings B, Boirie Y, Senden JM, et al. Whey protein stimulates postprandial muscle protein accretion more effectively than do casein and casein hydrolysate in older men. Am J Clin Nutr. 2011;93:997-1005.
18. Tang JE, Moore DR, Kujbida GW et al. Ingestion of whey hydrolysate, casein, or soy protein isolate: effects on mixed muscle protein synthesis at rest and following resistance exercise in young men. J Appl Physiol 2009;107:987e92.
19. Marik PE. Feeding critically ill patients the right ‘whey’: thinking outside of the box. A personal view. Ann Intensive Care. 2015;5:11.
20. Alexander DD, Bylsma LC, Elkayam L, Nguyen DL. Nutritional and health benefits of semi-elemental diets: A comprehensive summary of the literature. World J Gastrointest Pharmacol Ther. 2016;7:306-19.
20. Seres DS, Ippolito PR. Pilot study evaluating the efficacy, tolerance and safety of a peptide-based enteral formula versus a high protein enteral formula in multiple ICU settings (medical, surgical, cardiothoracic). Clin Nutr. 2016.: S0261-5614: 30049-8.
O músculo esquelético corresponde a 80% da massa celular corpórea de um adulto jovem e saudável. A lesão tecidual grave precipita uma tempestade de citocinas e hormônios contrarregulatórios que aumentam drasticamente o catabolismo muscular.
Faça o Login ou Cadastre-se para ver todos os conteúdos exclusivos